痛みとは
生体組織の刺激が発生した時に感じられる感覚を「痛み」といいます。
痛みは生体内で危険を知らせるシグナルの役目があります。「例えば誤って右膝を強打して傷を負ったとしましょう。その直後、右脚に体重をかけると痛みを感じたので右脚にあまり体重をかけないように歩いて帰りました」似たようなことを経験した人も多いのではないでしょうか。
ある時間、安静にするというのは創傷治癒についても必要なことです。逆に動かしているとなかなか傷は治りません。
組織の刺激→痛み→安静→創傷治癒
このような流れになります。
痛みがあるというと、生体内のどこかの組織に刺激が加わっているということが分かります。
痛みの問診
痛みについて患者さんへどのようなことを聞くのか、またその意味について説明します。
Ⅰ.緩和因子、増悪因子を聞く
どんな時(姿勢)に楽になるか、逆にどういう時に痛くなるのかを聞きます。例えば、「腰が痛いのですが体を丸めると楽になり、後ろへ反ると痛いです」このような訴えだと腰の前側か後ろ側どちらかの問題だと絞れます。少なくとも左右に付いている筋肉は問題部位から除外できます。
Ⅱ.性質を聞く
どのような痛みなのか聞きます。「チクチクする」「ズーンとする」「ピリピリする」などの返答から神経性なのか、筋性なのか、麻痺は無いのか確認します。
Ⅲ.何処が痛むか聞く
痛む部位を指さしてもらい、確認します。深層部の組織に問題があった場合は位置が良く分からない方もいます。痛む部位は1か所と限らず2か所以上のこともありますので、全て確認します。
特に上肢や下肢では神経支配領域に沿った痛みかどうか確認することが重要です。
Ⅳ.強さを聞く
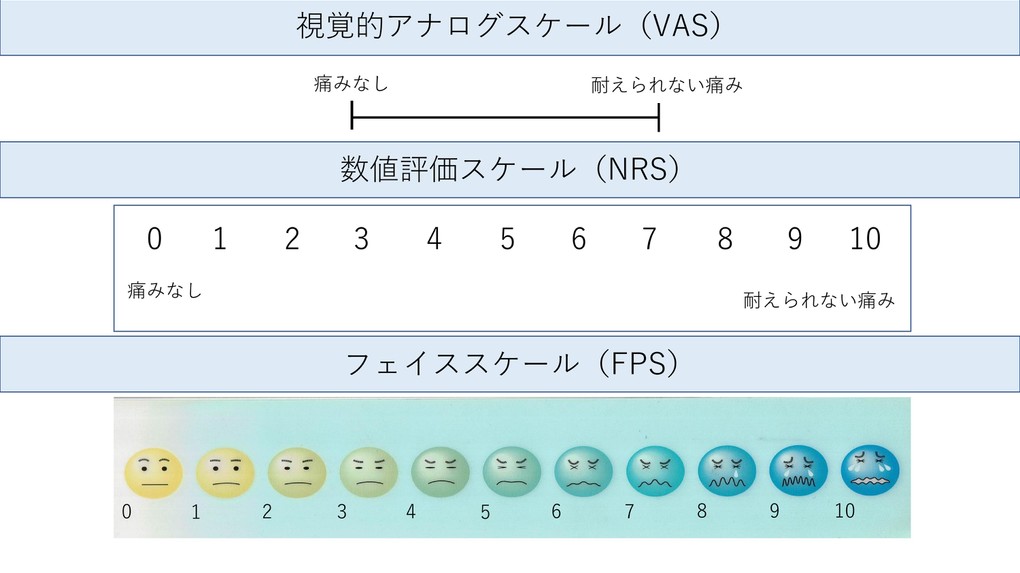
NRS(numeric rating scale),VAS(visual analog scale),フェイススケールで判断します。
- NRS
NRSでは、「まったく痛くないのを0、最も強い痛みを10とすると、その痛みはいくつですか?」と聞きます。数値で表記してもらうか口頭で答えてもらうか、どちらかで答えてもらいます。 - VAS
10cmの線で、まったく痛くないのを0cm(0mm)、最も強い痛みを10cm(100mm)として今の痛みがどのくらいか表記してもらうか口頭で答えてもらいます。0cmからの距離がその値となります。 - フェイススケール
患者さん自身で各種疼痛の顔の中でどの顔が近いか選んでもらいます。当院で使用している物は10段階あり徐々に苦悩が強くなる表情となっています。比較的ご高齢の方でもやりやすい検査です。
Ⅴ. 時間との関係を聞く
「いつから痛みますか?」
「1日のうちで痛む時間帯は?」
「急に痛くなりましたか?徐々に痛くなりましたか?」
日内変動、週・月・年単位の変化を確認します。
一般的に3カ月以上の痛みを慢性疼痛といいますが、痛む期間が長いほど組織が変性している可能性が高く使用する鍼の選定の参考にします。
また、明け方や起床時の痛みでは、筋内の血流障害に起因することが多く、組織の状態を推測する参考情報となります。
急性痛と慢性痛
急性痛
急性痛は明らかな組織損傷がある場合がほとんどで、その治癒に必要な期間内に生じる痛みです。例えば、骨折した時「痛み」を生じます。しかし、骨が癒合していくとこの痛みは軽快してきます。この痛みが急性痛です。この急性痛があるので「体に重篤な問題が生じた」ことが分かるのです。
慢性痛
慢性痛は組織損傷が改善されてきたのにもかかわらず残存する痛みとされており、教科書的には3カ月以上続く痛みをいいます。では3カ月以上続く痛みは原因が無いのか、と悲観する必要はありません。この時期に多いのが深部組織である深層筋や関節包の血流障害、筋肉同士の癒着、筋肉自体のスパズム(硬さ)といった原因です。このような原因はレントゲンでもCTやMRIでも分からないので、病院では対応が難しいことも多いようです。
冒頭で説明した組織の治癒過程は
組織の刺激→痛み→安静→創傷治癒、でしたが慢性痛では
組織の刺激→痛み→安静→筋肉のスパズムor筋肉の癒着or深部組織の血流障害となってしまいます。
ここで大事なことは「痛みの原因となる組織」を明らかにすることです。
| 急性痛 | 慢性痛 | |
| 原因 | 外傷・手術・急性病態 | 筋スパズム・筋肉の癒着・深部組織の血行不良 |
| 組織損傷 | ある | ないか、回復している |
| 身体の状態 | 炎症がある | 炎症は無いことが多い |
| 罹患期間 | 損傷の治癒まで | 3カ月以上 |
| 症状 | 痛み(局所) | 痛み(局所~広範囲)、痺れ、違和感、不快感 |
| 痛み感受性 | 正常 | 増強 |
| 鍼治療 | 有効/無効 | 有効なことが多い |
| 投薬治療 | 消炎鎮痛薬が有効 | 消炎鎮痛薬が無効なことが多い |
分類すると上記のようになります。
ここで大事なことは、「慢性痛で投薬治療が無効なことが多いのに対して鍼治療では有効なことが多い」ということです。
お薬飲んでいても効果を感じない…そう思っている方は参考にして下さい。
慢性化のメカニズム
急性痛と慢性痛の違いについて説明してきました。慢性痛において大事なことは原因組織を突き止めて、問題ないように機能させることです。
では、なぜ慢性化してしまうのでしょうか。
A)慢性的に血行不良になってしまった
例えば、股関節でいうと「長時間のデスクワークにより臀部の組織がずっと圧迫された状態となり、臀部の筋肉が血行不良になり臀部の痛みが数カ月持続した」というケースが当てはまります。首肩でいうと、「長時間のデスクワークにより肩こりが数カ月持続した」というケースです。このように、筋肉がずっと圧迫されたり、収縮状態が続くと元に戻らなくなることがあります。
B)筋肉が隣接組織と癒着してしまった
なれないことで急に運動をすると部分的に筋肉が断裂することがあります。いわゆる「肉離れ」という現象です。損傷した筋肉は修復していきますが、この修復過程で筋肉やその他軟部組織とくっつきあってしまう癒着という現象が起こることがあります。筋肉同士の癒着であれば筋肉の収縮時に痛みが発生します。筋肉と神経の癒着でしたら筋肉の動きにより癒着した神経が引っ張られて神経痛を発生させます。軽度の癒着でしたら自己ストレッチやマッサージ等で改善しますが、それ以上ですと物理的な手段(鍼や注射)でないと改善が難しくなります。
C)動き方や姿勢そのもので局所の筋肉にストレスが集中してしまった。
起床してからは座位(椅子か床)、立位、歩行、走行のいずれかの姿勢や動きを伴うはずです。座っている姿勢も周りの人をみれば十人十色でしょう。例えば、座位で顔を前に突き出したような姿勢をしている人が居ます。このような場合は物理的に姿勢そのもので首の筋肉に負担をかけています。つまりその姿勢を治さなければそのストレスは減らせないのです。
歩き方も同様に個人差が多くあります。蹴り出しが大きい人と小さい人、上体の左右の揺れが大きい人と小さい人、このような歩き方そのもので局所の筋肉にストレスをかけてしまっていることがあるのです。
痛みの受容器
外界との接点になる皮膚には感覚の受容器が豊富に存在しています。その受容器は圧、触、温度、振動、痛み、かゆみを感知します。筋肉と関節にも受容器があり痛みだけでなく手足の動きや位置などの情報を脊髄を経由して脳へ送っているのです。
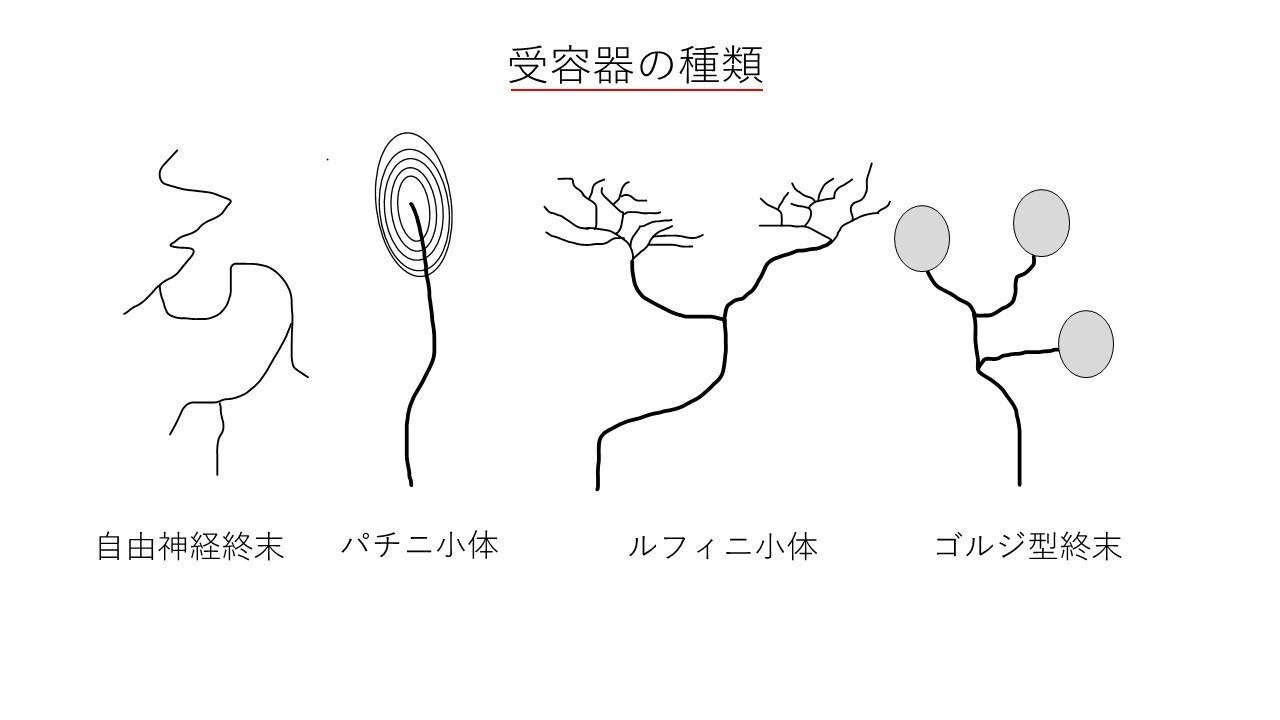
自由神経終末は痛覚、触覚、圧覚、温度覚を感知します。
パチニ小体は触覚、振動覚を感知します。
ルフィニ小体は触覚、圧覚を感知します。
痛覚(痛み)の受容器である自由神経終末は侵害受容器とも呼ばれます。
自由神経終末は皮下に多く分布しています。皮膚、皮下組織、筋肉の腱や靭帯、骨膜、筋膜、神経を覆う膜、椎間板の一部に存在していて、それぞれ異常が生じたら感知するようになっています。
ここで大事なことは、痛みの受容器は自由神経終末だということです。
つまり、「自由神経終末あるところに痛みあり」ということが分かります。
ですから、どの組織に自由神経終末があるのか知っておく必要があるのです。
痛みを伝える神経
| 侵害受容器 | 痛みの特徴 | 求心性線維 | |
| 髙閾値機械受容器 | 自由神経終末 | 一次痛 ・速い、鋭い痛み ・局所が明確な痛み |
Aδ線維 (Ⅲ群) |
| ポリモーダル受容器 | 自由神経終末 | 二次痛 ・遅い、鈍くうずく痛み ・局所が不明瞭 ・多種類の刺激を受容する (機械, 化学, 温度刺激など) |
C線維 (Ⅳ群) |
受容器をセンサーと例えるなら神経は電線です。受容器で感知した疼痛刺激を脳へ伝えるのが神経の役割です。侵害受容器から脊髄神経までの経路は大きく分けて2種類あります。それはAδ線維とC線維です。
神経の伝導は「太い神経線維は伝導速度が速い」という基本原則があります。
Aδ線維とC線維を比べると以下のようになります。
Aδ線維(有髄線維):直径 2~5㎛ 伝導速度 12~30m/秒
C線維(無髄線維):直径 0.3~1.3㎛ 伝導速度 0.7~2.3m/秒
このようにAδ線維の方が圧倒的に伝導速度が速いです。これは何かが起こった時に短時間で処理しないといけない状況で役立っています。例えば沸騰したお湯の入ったヤカンに触れたら、すぐ手を離すでしょう。そのまま触れていたら火傷してしまいます。
神経の周りを髄鞘と呼ばれる覆いで囲まれている線維を有髄線維と呼び、覆われていない線維を無髄線維と呼びます。
✰痛みを伝える神経はAδ・C線維です。
痛みの伝導路
痛みは侵害受容器というセンサーで疼痛刺激を感知して最終的に脳へシグナルが届き、「痛み」として認識します。その伝導の経路について説明します。
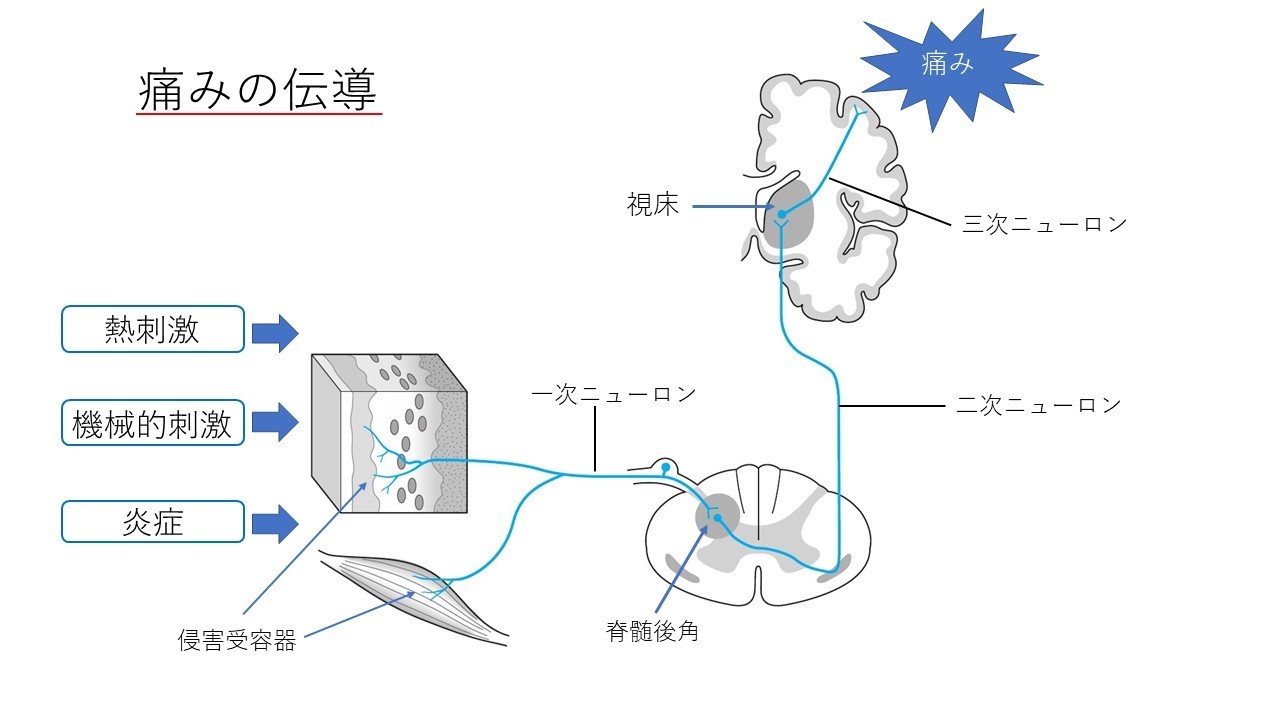
- A)末梢の組織で侵害受容器が受けた熱刺激、機械的刺激、炎症などの刺激は一次ニューロンを伝わり脊髄後角で二次ニューロンへ伝えられます。ここでいう脊髄とは背骨の中を走行している神経です。その中の”脊髄後角”という場所で2番手の神経へバトンタッチするのです(下図参照)。
- B)二次ニューロンに伝達された刺激は脊髄の反対側へ向かい(右→左,左→右)脊髄内を上に走行します。大脳の中の視床という場所で三次ニューロンへ中継されます(下図参照)。
- C)三次ニューロンにより大脳の体性感覚野(感覚を認知するエリア)へ情報が伝わり、「痛み」として認識されるのです(下図参照)。
一次痛と二次痛
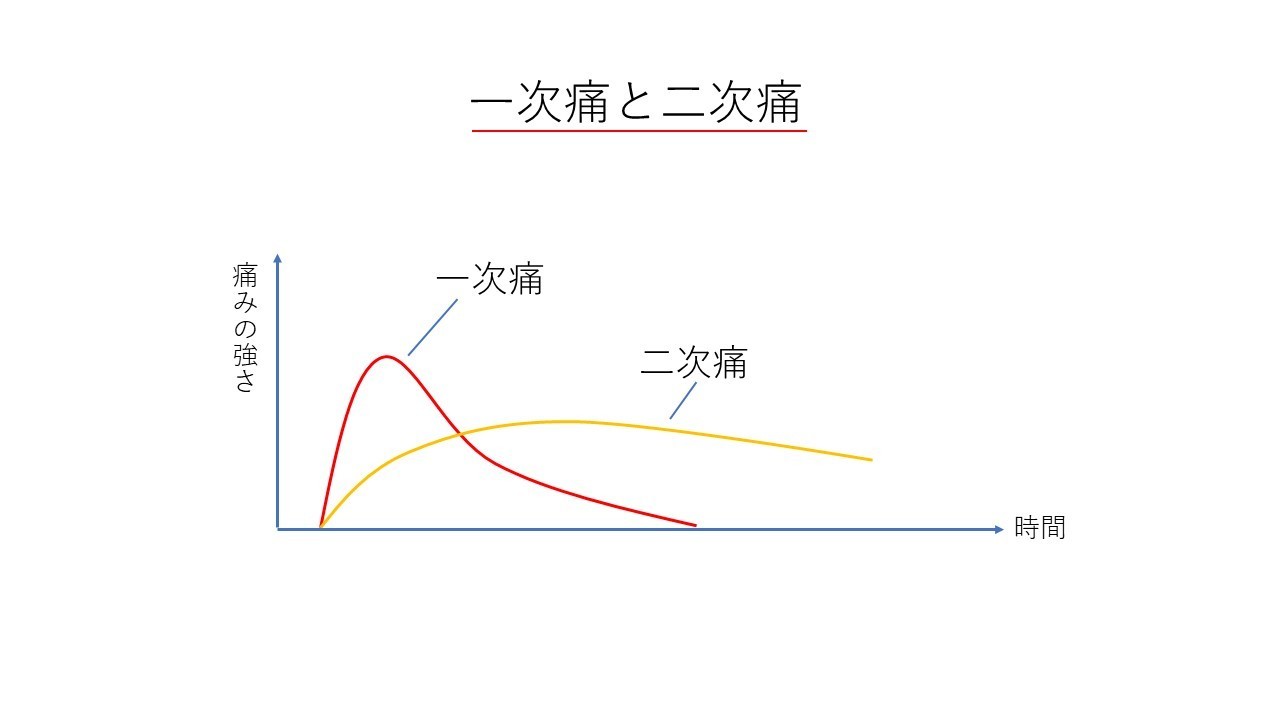
前述したように自由神経終末は高閾値侵害受容器とポリモ-ダル受容器の2種類に分けられます。
高閾値侵害受容器は「速く鋭い痛み」として、ポリモーダル受容器は「遅く、鈍い痛み」として感じます。
これは包丁で指に切り傷を負った時に例えて説明しましょう。
- 右手で持っていた包丁で左の人差し指の先端に当たってしまった。
- 「痛っ」
- 切った箇所から出血したので、ティッシュで圧迫する(ズーンとした痛み)
- 血が止まり絆創膏を貼り1時間後、煮物用の鍋を両手で持つと左人差し指に痛みがあった。
上の例文だと②が一次痛(速く鋭い痛み)で③が一次痛+二次痛、④が二次痛(遅く、鈍い痛み)です。
時系列で図にすると上図のようになります。
慢性痛のほとんどがこの”二次痛”であることがわかります。
慢性痛の原因パターン
当院では慢性痛の原因は5種類に分けられると考えています。
A:筋肉のスパズム
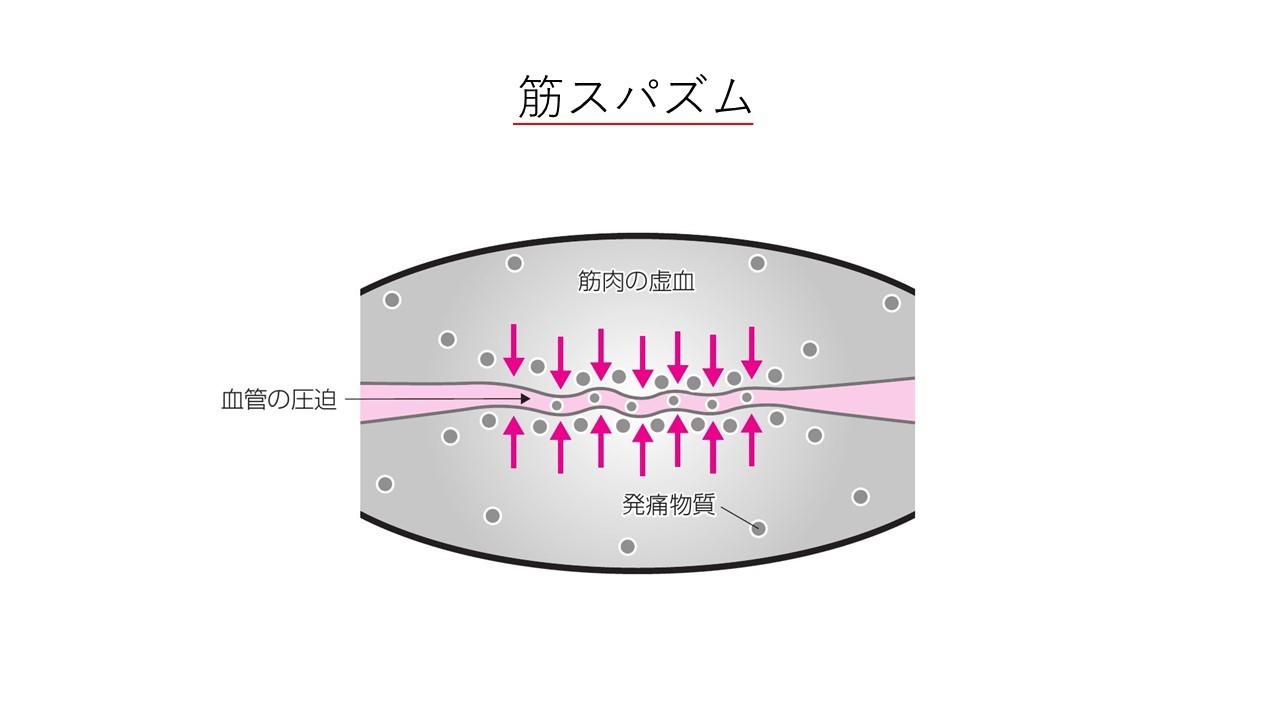
筋スパズムとは筋自身の緊張が続き、痙攣したような状態のことを意味します。筋自体の中にも血管が走行しているので筋自身が硬くなることによって血流が低下します。血流が悪くなると筋細胞は変性して、その過程において生じる発痛物質が感作して痛みや運動制限を引き起こすのです。そして血流が悪いことにより、その発痛感作物質が組織内に停滞するため侵害受容器が反応しやすくなります。
B:筋硬結→トリガーポイント
筋肉の中に一部ゲル化変性した部位を筋硬結といいます。筋硬結は循環阻害因子となりますが、自覚されることは少ないです。筋硬結を圧迫すると”圧痛”が発生します。これに疲労や冷えが加わってくると潜在性のトリガーポイント化すると考えられています。潜在性のトリガーポイント化した部分を圧すると、圧痛に加えて離れた場所に関連痛を生じます。さらに循環障害が続けば潜在性トリガーポイントの一部が活性化されて、活動性トリガーポイントとなるのです。活動性トリガーポイントは圧迫されなくても自発的に関連痛を生じるようになります。
C:筋肉と筋肉又は骨との癒着
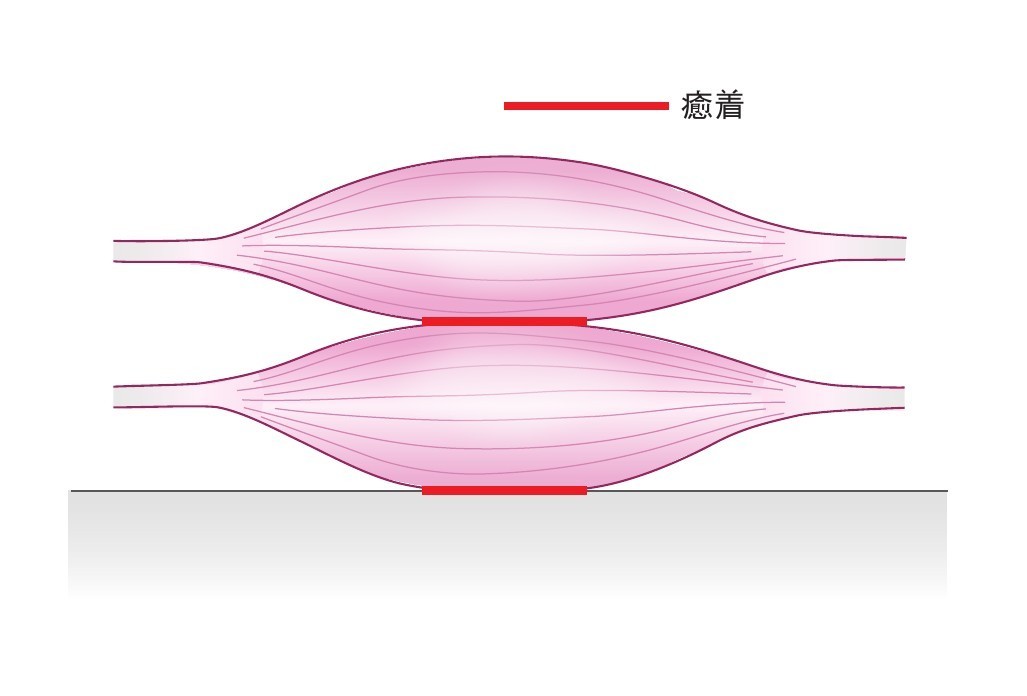
筋肉の収縮は多くの場合、筋肥大が起こり一次的に膨張します。この収縮が長くなると筋肉を包んでいる膜同士、または筋膜と骨膜間で癒着してしまうことがあります。若年者は筋肉に比べて他の結合組織が少ないため、この現象は起こりにくいですが中高年以降から増えてきます。表層での癒着はストレッチやマッサージで改善することもありますが、深層部では鍼など、物理的な刺激がないと解放できないことが多いです。
D:筋肉内による神経の圧迫
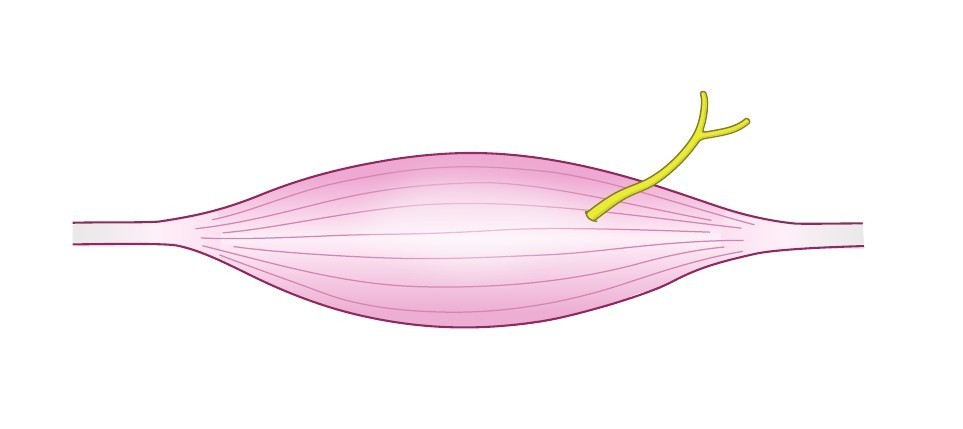
いくつかの筋肉で、筋肉内を神経が走行することがあります。このような筋肉に硬化や痙攣が起きると、動き方によっては筋肉が神経を挟んだまま神経を引っ張るような格好となり痛みを生じることがあります。このような状況は深層部の筋肉で起こりやすい問題で、75mm以上の長さの鍼が使えないと対応することが出来ません。
E:筋肉が神経を圧迫することによる神経痛
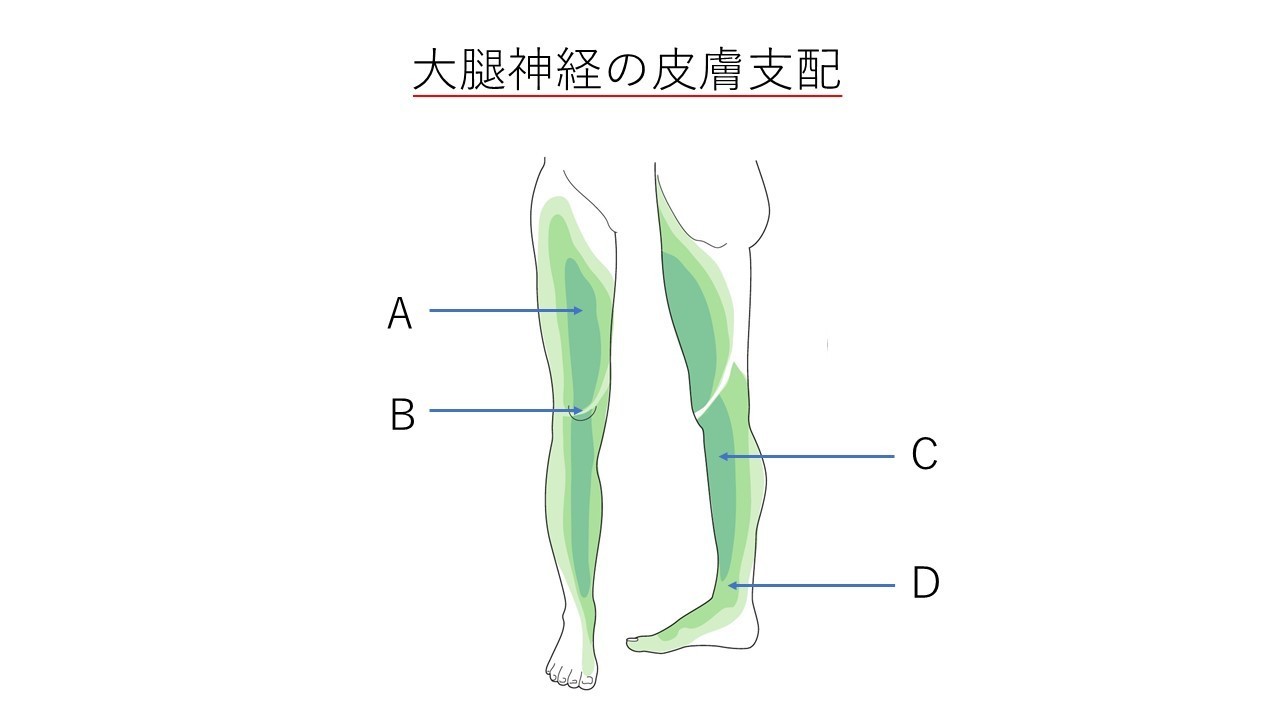
場所によっては筋肉と筋肉の間を神経が走行していることがあります。この筋肉の緊張により神経を圧迫して痛みやしびれを生じることがあります。大腿神経を例に説明しましょう。下図は大腿神経の走行と皮膚支配エリアです。皮膚エリアは大腿前内側、膝前内側から足関節まで幅広いエリアです。しかし、この大腿神経が筋肉と筋肉の間を通るのは大きく分けて2か所しかありません。それが治療点①と②です。仮にDの場所に痛みがあった場合、それが大腿神経からの痛みであれば、治療点①と②の施術により軽快するのです。始めはモモが痛くて徐々に足まで痛くなるというのは、こういう訳なんです。上記のごとく神経学的に説明できます。