基本情報
首こり、肩こりといえば誰もが知っている病態です。
平成26年の国民生活基礎調査の症状別自覚症状では男性2位、女性1位と多くの方が症状を有しています。
厳密には肩こりは病名ではなく、患者の愁訴です。整形外科では肩こりのことを「頚肩腕症候群」や「肩結合織炎」ということもあります。
眼精疲労はパソコン作業やスマートフォンの使用により、肩こりと共に訴えることが多い症状です。そして頚椎ヘルニアは頸の深部筋の筋緊張により椎間板が圧縮され、神経症状が生じることが原因です。
肩こりと眼精疲労、頚椎ヘルニアは同じ部分の軟部組織が問題となるため、まとめて説明します。
肩こりの歴史
1922年、波多野は「肩こり」で硬結を示す筋群は自律神経線維に富むものが多いことを報告しました。これは河邨(1950)らによって支持されました。彼らは173例の肩こりを主訴とする患者の筋硬結の硬度を数量的に測定する傍ら、主変は僧帽・菱形・棘上筋に起こっていることや、各種ブロックによる病態推移を観察して、肩こりは神経性であり、しかも交感神経の局所的緊張亢進であると結論づけました。
結合織炎のうちには、筋繊維の変性や脂肪浸潤などの非可逆性変化があるものが観察されており、FASSBENDERら(1973)は電子顕微鏡所見から持続性の筋緊張が続くと消費酸素要求性増大の状態が絶えずあり、これに対応できないとき筋の微小器官の進行性破壊が起こるとしています。
一方、肩結合織炎の原因として、茂手木(1964)は肩こり患者150人の頚椎を検索して若年(30歳代に多い)にみられることから頚椎の骨軟骨変化によるものだとしました。信原病院の金谷ら(1999)は322人の肩こり症例を調べその30%は40~50歳代に発生しており、全体の72.6%に何らかの頚椎椎間板障害が存在したと報告しています。
1964年、石田はtrigger mechanismの考えから肩こりを説明しています。過労・疲労などによる代謝産物の蓄積は電解質や体液の平衡破綻、筋痙直・浮腫・硬結などをきたし、そこで産生される疼痛物質が疼痛を起こすようになる。知覚過敏帯を伴う圧痛点trigger pointと関連痛・放散痛の投射部位taget areaが肩こりの実態であるとしています。
1993年、MENACHEMらは肩甲挙筋症候群を発表しています。それは肩甲骨内上角に痛みがあり、痛みは頚に広がるが腕には放散せず利き腕に82%発生する病態であると説明されています。
肩こり評価を目的に筋硬度を計測した報告があります。緊張性頭痛の患者群と健常群を対象に、僧帽筋と項部筋の筋硬度を筋硬度計で測定すると、両筋の筋硬度は患者群で有意に健常群より高く、症状の程度と筋硬度が相関していました(sakai Brain 1995)。同様の方法を用いて肩こり群と健常群または肩こり群の健側とを比較すると、僧帽筋上部の筋硬度には両群で有意差はないが菱形筋・肩甲挙筋の筋硬度が肩こり群で有意に増加していました。さらに肩こりを訴えても僧帽筋上部の筋硬度は低く、逆に肩こりがなくても僧帽筋上部の筋硬度が高い場合がありました(山口光國 肩関節 2003)。
筋肉血流量を測定し、筋緊張を間接的に評価する方法が試みられています。近赤外分光法で筋血流を測定すると、肩こり群は健常群に比し有意に総ヘモグロビン量と組織酸素飽和度が低下していました(坂井友美 日温気物医誌 2002)。この結果は肩こり群の深部組織が健常群と比べて虚血状態にあることを意味しています。
肩こりの原因
肩こりはレントゲンやMRI、血液検査で原因が分からない「原発性肩こり」と整形外科疾患、内科疾患、眼科、耳鼻科、歯科疾患などが元で起こる「症候性肩こり」、そして精神的ストレスやうつなどが原因となって起こる「心因性肩こり」に分けられます。三笠は肩こりの原因疾患を下図のように示しています。
肩こりの原因疾患
- 整形外科領域:頚椎疾患、胸郭出口症候群、Loose shouder
- 内科疾患:高血圧、狭心症
- 自律神経疾患:自律神経失調症
- 耳鼻咽喉科領域:メニエール病、上咽頭炎
- 眼科領域:緑内障、眼精疲労
- 歯科領域:顎関節症、咬合不全
- 精神科領域:うつ病
原発性肩こりの原因は悪い姿勢、運動不足、特定の筋肉を使いすぎる筋の緊張、過剰な作業・労働、睡眠不足、冬の寒さや夏の冷房などが引き金になり生じます。また最近はスマートフォン、パソコン使用頻度が増えたことも大きな原因となります。
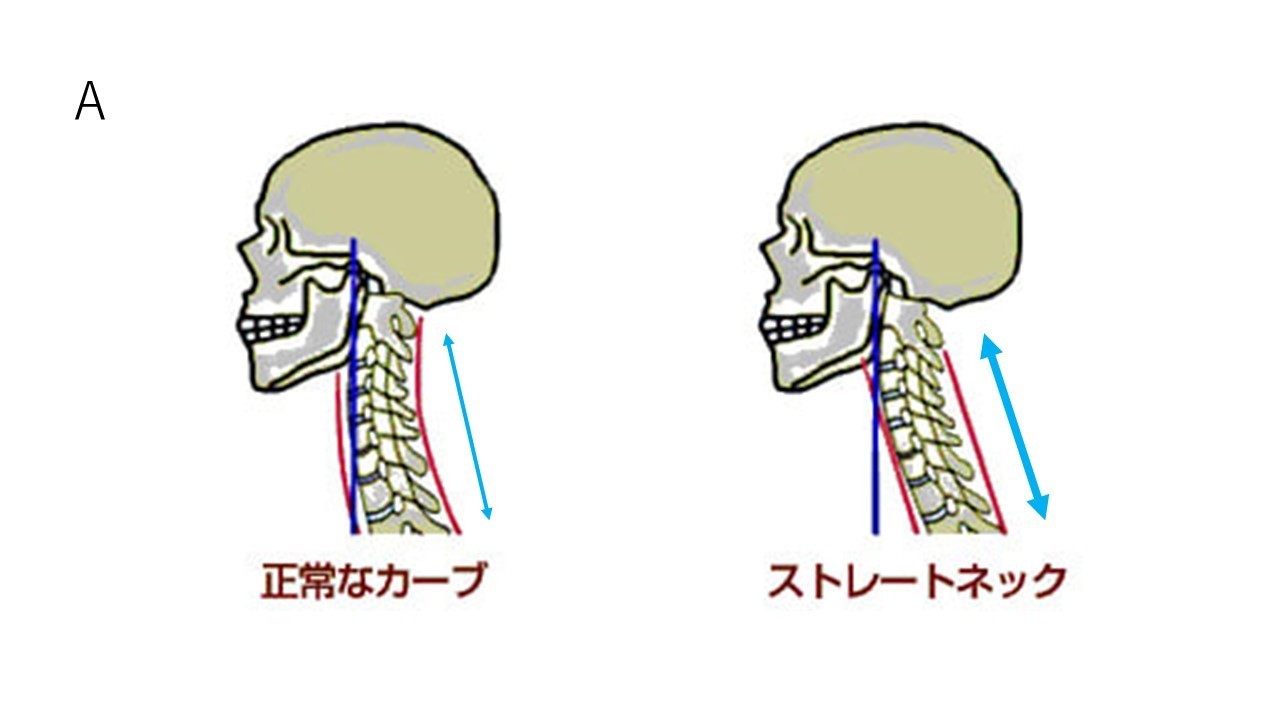
悪い姿勢の代表は「ねこ背」です。ねこ背とは猫のように肩甲骨辺りの背骨が丸くなった姿勢ですが、テレビを見たり、携帯でメールを打ったり、料理をしたり、書き物をしたりと下を向いて作業をする時になりやすい姿勢です。ねこ背で頭が体よりも前に出て、顎も前に突き出たようなストレートネックは最も悪い姿勢です(図A)。
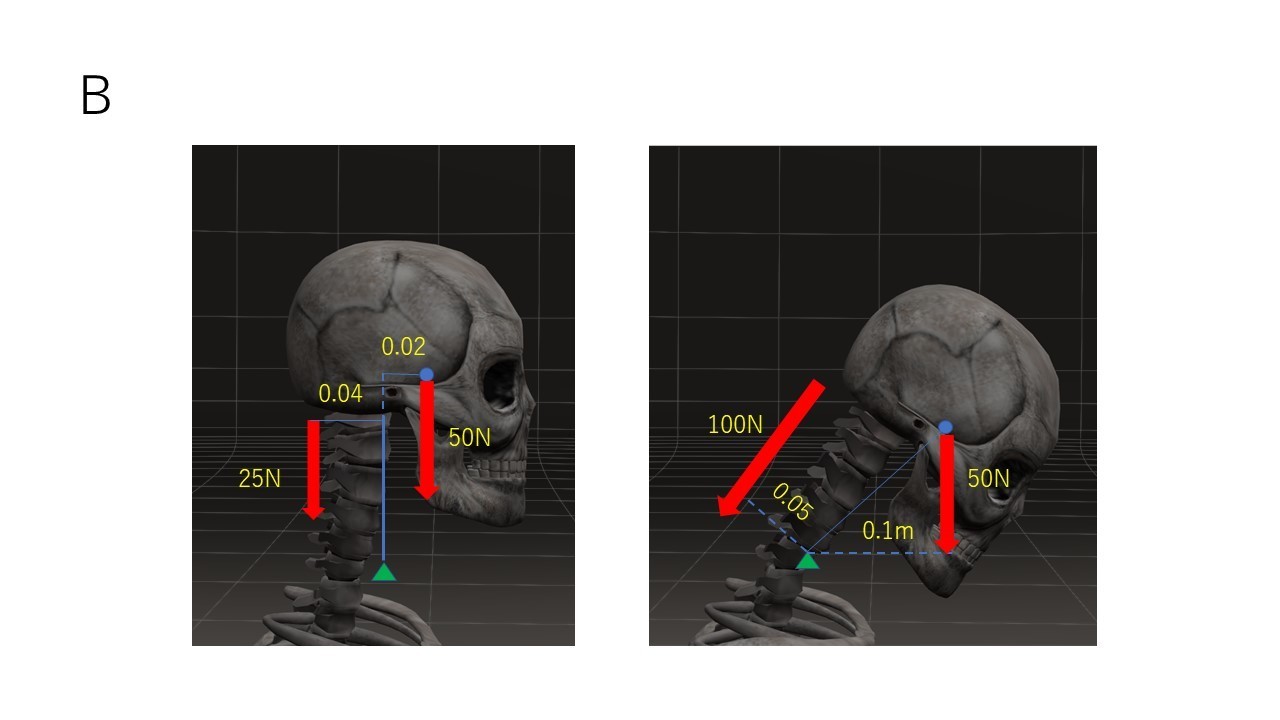
人間の頭は5~6kgあり、頭の位置によって首の筋肉の負担は大きく変わります。図Bでいうと首の骨が支点で頭部の重心が作用点になります。一般的に下を向くような姿勢になると支点から作用点までの距離が長くなり、図Bのように後頚部の負荷が強くなります。
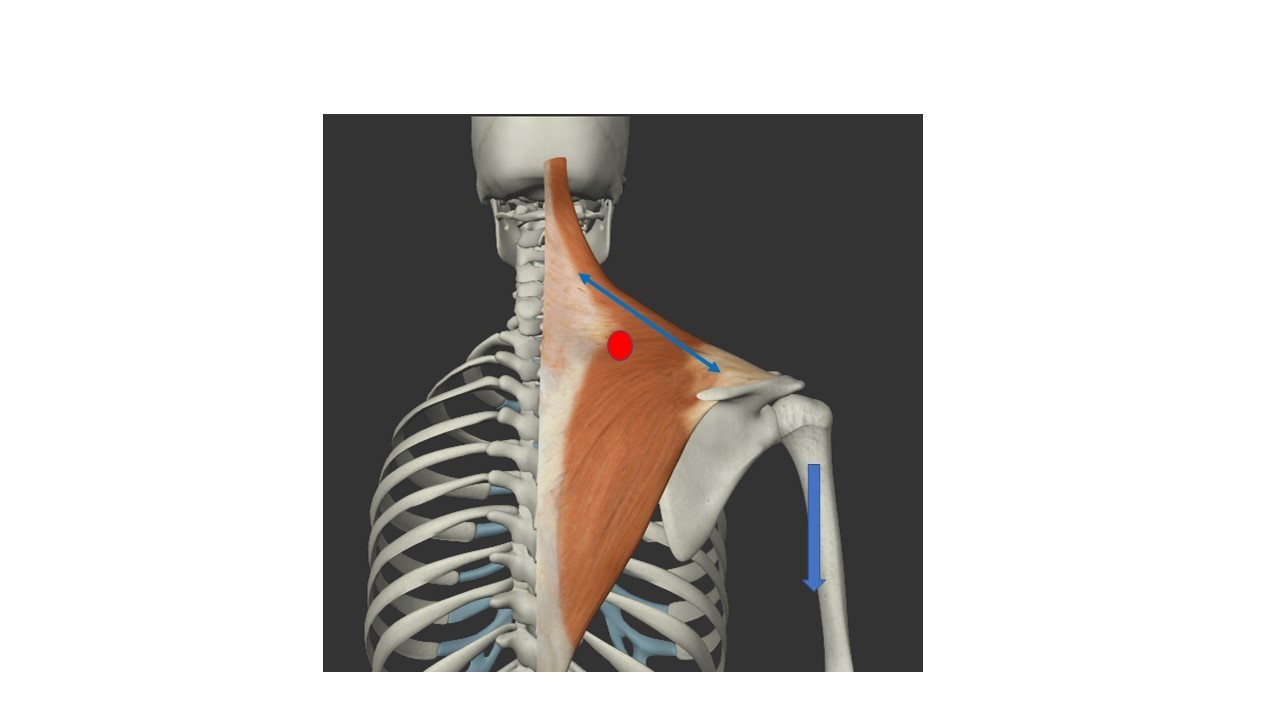
下図の赤点は肩こりで痛みを訴える好発部位です。この部位は肩甲骨と首を結ぶ筋肉があります。両腕で8kgにもなる腕を支えるため肩甲骨周辺の筋肉は座り姿勢や立ち姿勢で常に活動しないといけません。それに加えて下を向くと首を支えるため更に引っ張られて緊張しないといけなくなります。筋緊張が高まると血流が悪くなり発痛物質や疲労物質が出て痛みやこりが引き起こされるのです。
肩こりが長く続くと眼精疲労や頭痛、めまいなどの症状を呈することもあります。またストレートネックが続くと頚椎椎間板症、頚椎椎間板ヘルニアへ進行する場合も多くあります。
浅い層の筋肉の緊張で肩こりが生じている場合は、マッサージや体操、休養などで改善しますが、深層筋までこり固まってしまったらマッサージや体操、シップをしても改善は難しくなります。このような重度の肩こりになってしまったら、鍼治療が奏効します。
治療法
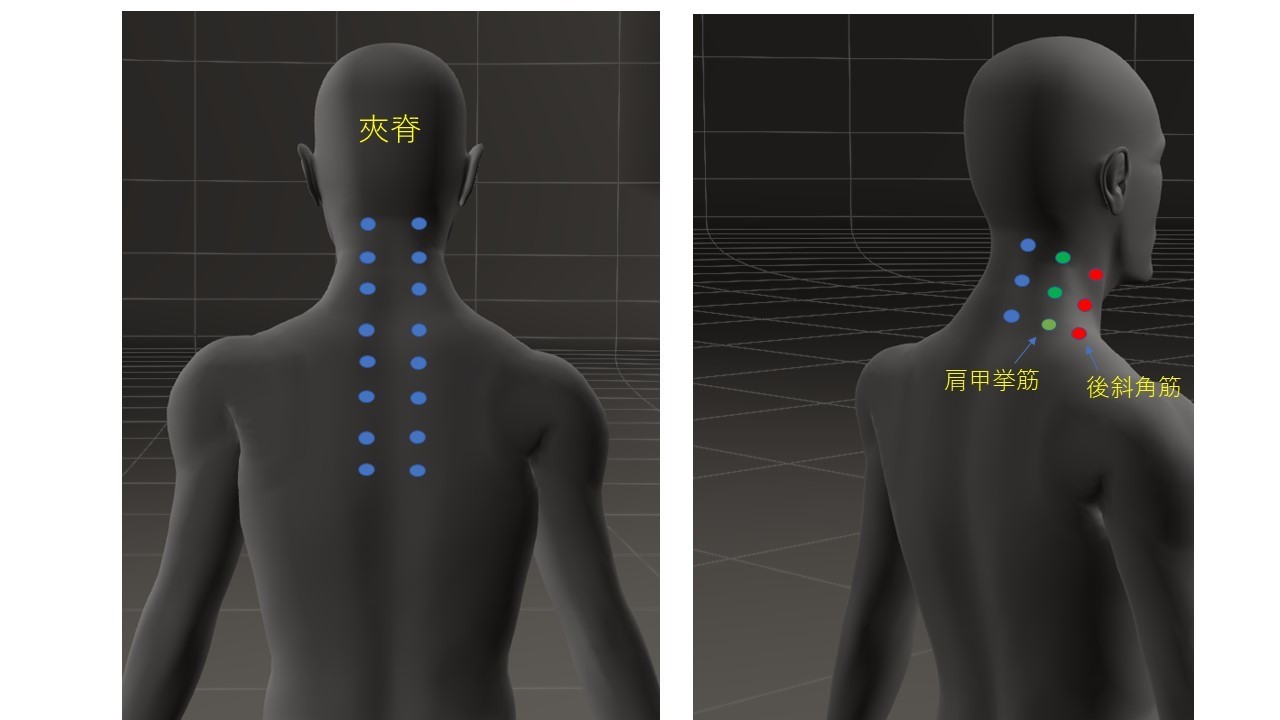
脊柱から外側へ2cmの箇所からやや内側に向けて鍼を入れていきます(下図参照)。C7~T7の両側に鍼を入れていきます。この時鍼が確実に骨に当たっていれば、気胸の危険はありません。確実に骨に当たっていることを確認して鍼を入れていきます。胸椎レベルでは僧帽筋、大・小菱形筋、棘筋、半棘筋、多裂筋、回旋筋に鍼を入れていきます。頚椎レベルでは僧帽筋、頭・頸棘筋、頸半棘筋、多裂筋、回旋筋、後頭下筋群、肩甲挙筋、頭・頸最長筋、前・中・後斜角筋に鍼を入れていきます(下図参照)。
ストレートネック
ストレートネックになってしまったかどうかは病院でレントゲンを撮ってもらえばすぐに分かりますが、ご自身で簡単にチェックする方法もあります。
下図のように顎を引いて壁に背中を付けて立ってみて下さい。お尻と肩甲骨を壁に付けて楽に後頭部も壁に付くようなら問題ありません。しかし、後頭部が壁に付かない、または頑張らないと付かないというのであればストレートネックの可能性が高いです。
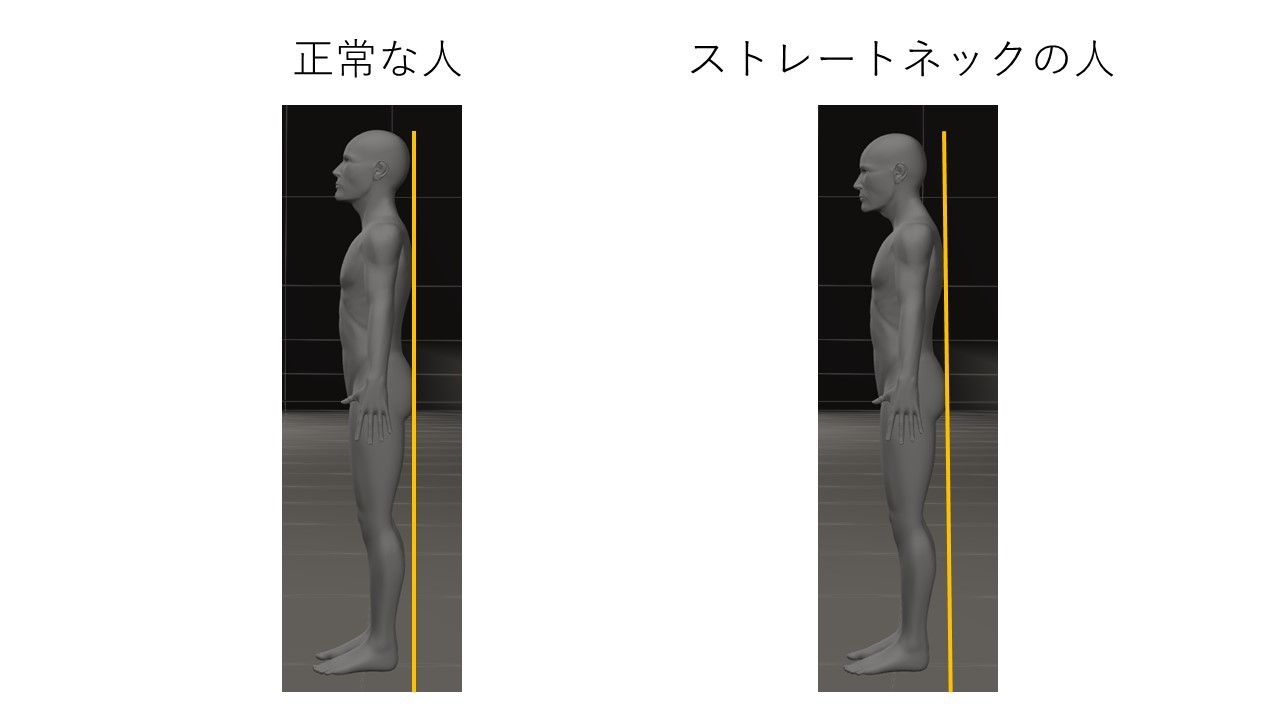
なぜストレートネックになってしまったのか、これには現代社会の宿命ともいえる理由があります。頚椎は通常前に凸のカーブをしています(これを前弯しているという)。顔を下へ向けると自然に頚椎の前弯は消失します。考えてみてください、生活の中で下を向くのと上を向くのとどちらが多いか。圧倒的に下を見る人が多いのではないでしょうか。仕事はパソコン、電車や自宅でスマホを使う人も多いと思います。調理や育児も下を向くことが多いと思います。このような生活により頚椎がまっすぐになるという癖がついてしまったのです。
これからはその対策の話です。当院では「木枕」の使用を提案します。木枕とは木製のかまぼこのような形をした枕です。ただし首の後ろの筋肉がある程度柔らかくなってから使用してもらいます。軟部組織が硬い状態ですと効果は期待できません。組織の改善具合は適宜お伝えしていきますので、木枕の使用時期は相談の上決めていきます。


